Piciorul diabetic – informatii complete

PICIORUL DIABETIC – EPIDEMIOLOGIA ULCERATIILOR SI AMPUTATIILOR
La ora actuala, piciorul diabetic, sau mai exact ulceratia sa a ajuns una dintre cele mai frecvente complicatii ale diabetului zaharat, afirmatie argumentata de faptul ca intre 15 si 35% dintre pacientii diabetici au un astfel de episod, pe parcursul vietii. Prevalenta generala a ulceratiilor picioarelor la pacientii cu diabet zaharat se situeaza intre 4 si 10%, iar incidenta anuala intre 1 si 3,6%.
Din punct de vedere al localizarii anatomice a ulceratiilor, majoritatea acestora se produc la nivelul degetelor, atat pe fata plantara, cat si cea dorsala, urmeaza regiunea plantara (la extremitatea anterioara a metatarsienelor si in zona calcaneana). Incidenta amputatiilor este de peste 20 de ori mai mare la pacientii cu diabet zaharat decat la populatia generala, iar proportia amputatiilor netraumatice, se situeaza intre 40 si 80%.
Riscul de amputatii este de 10-20 de ori mai mare, la pacientii cu diabet zaharat decat la cei fara diabet zaharat si de 2-3 ori la pacientii cu istoric de ulceratii ale piciorului, decat la cei fara istoric. 80% dintre amputatii sunt precedate de ulceratii. Mai mult de 50% dintre pacientii cu ulceratii ale picioarelor au semne de infectie, la prima examinare.
Mai multe studii au aratat ca rata de vindecare a ulceratiilor, chiar in centre specializate este de 50-60% la 20 de saptamani si de aproximativ 75% la un an. Amputatiile majore se efectueaza atunci cand viabilitatea unei parti a membrului inferior este compromisa definitiv si viata pacientului este pusa in pericol.
Amputatiile minore au drept scop limitarea procesului patologic si mentinerea unei functionalitati rezonabile a membrului inferior. Pentru a sublinia importanta ce trebuie acordata de catre practicieni prevenirii si tratamentului precoce al leziunilor picioarelor la pacientii cu diabet zaharat, datele de epidemiologie a ulceratiilor si amputatiilor au fost sintetizate sub forma unor asa zise „reguli”.
Conform „regulii lui 15”:
- 15% dintre pacientii cu diabet zaharat vor avea o ulceratie pe parcursul vietii;
- 15% dintre ulceratii se complica cu osteomielita;
- 15% se soldeaza cu o amputatie.
Iar „regula lui 50” atrage atentia asupra faptului ca:
- 50% dintre amputatii sunt transfemurale (coapsa) sau transtibiale (gamba);
- 50% dintre cei amputati o data sufera a doua amputatie in mai putin de 5 ani;
- 50% dintre pacienti decedeaza intr-un interval de cinci ani de la prima amputatie.
PICIORUL DIABETIC – ETIOPATOGENEZA ULCERATIILOR PICIOARELOR
Abordarea actuala a etiopatogenezei ulceratiilor picioarele, la pacientii cu diabet zaharat, se bazeaza pe conceptul conform caruia, pe langa asa-zisele cauze clasice, cum sunt: arteriopatia, neuropatia si infectia, un rol la fel de important, in producerea leziunilor si in evolutia lor rapida spre amputatii, il au si factori aparent minori, cum sunt:
- traumele habituale, produse de incaltaminte;
- micozele cutanate si ale unghiilor;
- limitarea mobilitatii articulare;
- gradul de activitate al pacientului si chiar disfunctionalitatile din sistemul de asistenta medicala.
Fiecare dintre factorii de mai sus nu actioneaza independent si nu are rolul de „factor suficient”, ci acela de „factor concomitent”, iar efectul (ulceratia) se produce numai prin actiunea combinata a acestora.
Intr-un studiu multicentric s-a constatat ca cea mai frecventa asociere de cauze concomitente a fost intre:
- neuropatie;
- deformari ale picioarelor;
- traume minore.
Factorii etiopatogenetici care prin interactiunea lor, intervin in producerea ulceratiilor la pacienti cu diabet zaharat si pot fi sistematizati in felul urmator:
- factori predispozanti:
- factori care reduc rezistenta tesuturilor la agresiune;
- arteriopatia cronica (obliteranta) aterosclerotica a membrelor inferioare;
- microangiopatia;
- neuropatia diabetica autonoma.
- factori care cresc probabilitatea agresiunii:
- neuropatia motorie;
- neuropatia senzitiva;
- limitarea mobilitatii articulare;
- alte complicatii ale diabetului zaharat.
- factori care reduc rezistenta tesuturilor la agresiune;
- factori precipitanti:
- leziunile tegumentare spontane sau traumatice.
- factori de perpetuare:
- cicatrizarea intarziata;
- infectia;
- intarzierea diagnosticului si tratamentului din cauza:
- pacientului;
- sistemului de asistenta medicala.
PICIORUL DIABETIC – FACTORI PREDISPOZANTI
Factori care reduc rezistenta tesuturilor la agresiune
1. Arteriopatia cronica (obliteranta) aterosclerotica a membrelor inferioare
In constelatia factorilor majori de risc ai arteriopatiei cronice obliterante de natura aterosclerotica, a membrelor inferioare (ACO), diabetul zaharat ocupa un loc de frunte, prevalenta acesteia fiind de 2-4 ori mai mare la diabetici, decat la populatia nediabetica.
Diabetul zaharat creste de 4 ori riscul pentru manifestarea grava a arteriopatiei cronice obliterante, care este ischemia critica a membrelor inferioare (notiune definita ca „persistenta durerii de repaus, care necesita analgezice, in mod regulat, timp de mai mult de doua saptamani si/sau prezenta ulceratiei sau gangrenei, ambele asociate cu o presiune sistolica in gamba mai mica de 50 mmHg si/sau o presiune sistolica la nivelul halucelui mai mica de 30 mmHg.
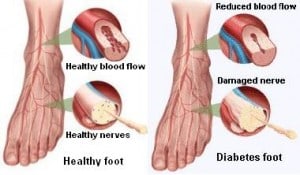 Pe langa faptul ca prin reducerea fluxului sanguin periferic, arteriopatia cronica obliteranta reduce rezistenta tesuturilor la agresiune si mareste semnificativ riscul pentru ulceratii (cand coexista alti factori de risc), ea este si cel mai important factor independent de prognostic pentru vindecarea ulceratiilor.
Pe langa faptul ca prin reducerea fluxului sanguin periferic, arteriopatia cronica obliteranta reduce rezistenta tesuturilor la agresiune si mareste semnificativ riscul pentru ulceratii (cand coexista alti factori de risc), ea este si cel mai important factor independent de prognostic pentru vindecarea ulceratiilor.
In evolutia sa naturala, arteriopatia cronica obliteranta are un lung stadiu subclinic, asimptomatic, devenind apoi manifesta clinic, mai intai la efort (situatie in care este nevoie de un flux sanguin crescut), ulterior, si in repaus, iar in cele din urma, poate genera necroza ischemica a tesuturilor (gangrena).
Acesta evolutie stadiala nu este tipica pentru pacientii cu diabet zaharat, la care, din cauza unor conditii specifice (neuropatia), ulceratiile picioarelor sau necroza extinsa pot sa fie prima manifestare a bolii.
Caracteristicile fiziopatologice si clinice ale arteriopatiei cronice obliterante, ce trebuie avute in vedere la evaluarea riscului pentru ulceratii, la pacientii cu diabet zaharat sunt:
- debutul clinic la varste mai tinere;
- afectarea egala a ambelor sexe (disparitia protectiei sexului feminin, caracteristica arteriopatiei cronice obliterante la nediabetici);
- interesarea preponderenta a arterelor gambei (infrapopliteale) si mai putin a arterelor piciorului;
- bilateralitatea afectarii;
- prezenta obstructiilor multiple, etajate;
- asocierea frecventa cu neuropatia periferica somatica si vegetativa si cu calcifierea mediei arterelor (mediocalcoza sau medioscleroza Monckeberg).
Desi nu are consecinte directe asupra fluxului sanguin, medioscleroza duce la „rigidizarea” arterelor si la presiuni sistolice fals crescute (sau fals normale), atunci cand masurarea se face prin metoda Doppler.
2. Microangiopatia
Proliferarea celulelor endoteliale din structura capilarelor, pe fragmente provenite din membre inferioare amputate, a argumentat, pentru o lunga perioada existenta asa-numitei „microangiopatii ocluzive” ca explicatie a ulceratiilor aparute la picioarele cu puls periferic prezent, precum si atitudinea negativa, rezervata, in ceea ce priveste eficienta interventiilor de reconstructie vasculara la diabetici.
In 1968 s-a descris ingrosarea membranei bazale capilare ca o modificare caracteristica microangiopatiei diabetice.
In anii ’80 s-au introdus unele tehnici noi de explorare morfologica si functionala a microcirculatiei (microscopia electronica, metoda laser-Doppler, de determinare a fluxului in vasele mici, masurarea presiunii transcutanate a oxigenului, capilaroscopia video) ce au infirmat „microangiopatia ocluziva”, ca mecanism patogenetic al ulceratiilor, insa a relevat mai multe modificari functionale ale microcirculatiei picioarelor cum sunt:
- alterarea raspunsului microcirculatiei, la diverse suprasolicitari ale tesuturilor, cuantificata prin metoda laser-Doppler a raspunsului maxim hiperemic, la incalzirea locala (42 grade Celsius). Mai multe studii au demonstrat reducerea acestui raspuns, la pacientii cu diabet zaharat (tip 1 si 2), inca din fazele initiale de evolutie a acestuia;
- cresterea fluxului sanguin de repaus, prin sunturile arterio-venoase, atribuita neuropatiei autonome („denervare simpatica”), ceea ce poate reduce fluxul sanguin nutritiv tegumentar;
- alterarea reflexului vasoconstrictor al microcirculatiei, in ortostatism (mediat de reflexe locale simpatice de axon, ca si de mecanisme miogenice), ceea ce determina cresterea presiunii intracapilare si a filtrarii lichidelor prin peretele capilar, cu acumularea acestora, in exces, in tesutul interstitial;
- diminuarea vasodilatatiei mediate de reflexe de axon locale (antidromice) si a celei endotelio-dependente, aparute la stimuli nociceptivi. Aceasta explica, cel putin in parte, diminuarea sau absenta raspunsului hiperemic, ca semn major al inflamatiei, la pacientii cu diabet zaharat si infectii ale picioarelor.
Datele acumulate, in urma studiilor din ultimele doua decenii, sustin o implicare indirecta a microangiopatiei in etiopatogeneza ulceratiilor, prin reducerea capacitatii de adaptare a tesuturilor la diverse injurii (diminuare fluxului sanguin maximal) si prin alterarea proceselor de cicatrizare.
3. Neuropatia diabetica autonoma
Consecintele neuropatiei diabetice autonome periferice, implicate in scaderea rezistentei tesuturilor la diverse agresiuni sunt:
- reducerea progresiva a secretiei sudorale, la nivelul picioarelor, ceea ce are drept urmare deshidratarea tegumentelor, reducerea consecutiva a rezistentei la stresul mecanic si tendinta la fisurare (porti de intrare pentru infectii);
- alterarea vasomotricitatii microcirculatiei, cu cresterea acumularii de lichid interstitial (edeme), deschiderea sunturilor arterio-venoase, cu diminuarea fluxului sanguin nutritiv tegumentar, dar cu marirea fluxului sanguin total, ceea ce produce supraincalzirea tegumentelor si accentueaza deshidratarea (piciorul neuropat cald) si distensia persistenta a venelor superficiale;
- cresterea fluxului sanguin in microcirculatia oaselor, cu accelerarea resorbtiei osoase, proces implicat in producerea neuro-osteo-artropatiei Charcot, o complicatie mai rara a piciorului, la diabetici. Rarefierea tramei osoase predispune la fracturi patologice, la luxatii si in final, la deformari majore ale picioarelor, ceea ce creste semnificativ riscul pentru ulceratii.
Factorii care cresc probabilitatea agresiunii
1. Neuropatia motorie
Interesarea componentei motorii a sistemului nervos periferic determina atrofia musculaturii mici (lombricali si interososi) si modificari ale raportului de forta intre muschii flexori si cei extensori, expunand o parte mai mare din planta stresului mecanic sau generand puncte de presiune exagerata, nefiziologica.
Acelasi dezechilibru dintre actiunea muschilor extensori si flexori genereaza deformari ale picioarelor, cum sunt degetele „in ciocan” sau „in gheara”, piciorul hiperexcavat si halux valgus.
2. Neuropatia senzitiva
Polineuropatia diabetica periferica senzitiva (PNS) este cea mai frecventa forma de manifestare a neuropatiei diabetice, iar in numeroase studii s-a dovedit a fi si cel mai important factor de risc pentru ulceratiile picioarelor.
Manifestarile PNS sunt relativ caracteristice si includ parestezii, hiperestezii, alodinie (durere ce apare ca urmare a unei stimulari de intensitate redusa), dureri de intensitate variabila, simptome localizate distal, simetric si cu accentuare nocturna.
Pe de alta parte, in evolutia PNS se produce o diminuare progresiva a diverselor tipuri de sensibilitate (superficiala, algica, termica, proprioceptiva), ceea ce face ca piciorul sa fie vulnerabil la injurii tisulare mecanice, termice, chimice etc. Acestea sunt rezultatul alterarii progresive si neuniforme, morfologice si functionale, a diverselor componente ale sistemului nervos periferic:
- fibrele groase, mielinizate, ce transmit impulsurile sensibilitatii profunde, proprioceptive si fibrele C subtiri, care conduc impulsurile de la nociceptor.
Pierderea sensibilitatii protective a picioarelor poate fi identificata prin diverse teste.
3. Limitarea mobilitatii articulare
La pacientii cu diabet zaharat se produce o scadere progresiva a elasticitatii tesuturilor care contin colagen, in primul rand din cauza procesului de glicare a acestuia.
Cea mai frecventa manifestare clinica este limitarea mobilitatii articulatiilor (LMA) din cauza ingrosarii pielii si a structurilor periarticulare.
LMA tibio-tarsiene si a articulatiei metatarso-falangiene a halucelui produce diminuarea capacitatii piciorului de a absorbi socul produs in timpul mersului.
S-a constatat ca aceasta limitare este proportionala cu LMA la nivelul mainilor („semnul rugaciunii”), ceea ce pledeaza pentru o interesare generala a articulatiilor.
LMA tibio-tarsiene produce o deformare permanenta, in flexie, a piciorului, asa-zisul picior equin, ceea ce genereaza presiuni anormale la nivelul antepiciorului.
Atat LMA, cat si neuropatia motorie (prin dezechilibrul intre flexorii si extensorii intrinseci) au drept consecinta redistribuirea presiunilor exercitate asupra plantei, in ortostatism si la mers.
Crearea unor puncte de presiune anormala (mai ales la nivelul jumatatii anterioare a plantei, in zona extremitatilor distale ale metatarsienelor), este un important factor de risc pentru ulceratii, atunci cand se asociaza cu hiperkeratoza, cu formarea de calusuri in zona respectiva (ceea ce accentueaza si mai mult presiunea pe tesuturile subiacente) si cu pierderea sensibilitatii protective.
4. Alte complicatii ale diabetului zaharat
Exista o asociere semnificativa intre riscul pentru ulceratii si prezenta altor complicatii microvasculare ale diabetului zaharat.
Severitatea retinopatiei sau a scaderii acuitatii vizuale creeaza serioase probleme de autoingrijire a picioarelor.
Prezenta proteinuriei creste riscul pentru ulceratii de 1,3-4,3 ori, iar pacientii cu diabet zaharat supusi dializei extrarenale au un risc foarte mare pentru ulceratii si amputatii.
Cardiopatia ischemica s-a asociat cu cresterea de 4,6 ori a riscului pentru amputatii, potrivit unuia dintre studii, iar AVC cu o crestere de 2,7 ori.
Problemele ortopedice (artroza genunchilor, a soldului si a CV) sunt considerate si ele factori de risc pentru ulceratii.
FACTORI PRECIPITANTI
Ulceratiile picioarelor, la pacientii cu diabet zaharat, nu se produc spontan, ci sunt consecinta actiunii unor factori precipitanti, precum:
- leziunile tegumentare, produse, de cele mai multe ori, de incaltamintea nepotrivita;
- suprasolicitarea prelungita a unei zone insensibile;
- variate traumatisme accidentale (mecanice, fizice, chimice);
- taierea incorecta a unghiilor, indepartarea prea insistenta a unor zone de hipercheratoza sau a bataturilor (asa-zisa chirurgie de baie);
- traumatismele produse prin umblatul descult;
- corpii straini in pantofi sunt alte ocazii precipitante ale ulceratiilor piciorului.
FACTORI DE PERPETUARE
1. Cicatrizarea intarziata
Cicatrizarea normala este unul dintre mecanismele importante de aparare a organismului, ce presupune coordonarea mai multor evenimente celulare si biochimice, intr-o maniera predictibila, avand ca rezultat final, vindecarea plagilor.
 Alterarea proceselor de cicatrizare, la pacientii cu diabet zaharat, a fost observata de mult timp.
Alterarea proceselor de cicatrizare, la pacientii cu diabet zaharat, a fost observata de mult timp.
Raspunsul inflamator (cicatrizarea este „blocata” in faza inflamatorie), proliferarea fibroblastelor si sinteza si degradarea colagenului, sunt influentate de hiperglicemie si de perturbarile metabolice asociate.
Chiar dupa producerea cicatrizarii, tendinta de contractie (restrangere) a cicatricei este redusa.
Susceptibilitatea crescuta la infectie a leziunilor, la pacientii cu diabet zaharat rau controlat, hiperosmolaritatea, deshidratarea si acidoza metabolica pot contribui la intarzierea procesului de cicatrizare.
La acestea se pot adauga:
- hipoxia tisulara produsa de arteriopatia cronica obliteranta;
- tulburarile metabolice caracteristice insuficientei renale;
- deficientele nutritionale (vitaminice sau de microelemente).
S-a constatat faptul ca actiunea factorilor de crestere este modificata de glicarea sau de blocarea lor in matricea extracelulara, iar fluidele din ulcerele cronice contin cantitati crescute de metaloproteinaze si concentratii reduse ale inhibitorilor acestora, ceea ce, iarasi, intarzie cicatrizarea.
2. Infectia
In majoritatea cazurilor, infectia este o consecinta a ulceratiei si nu o cauza a acesteia, actionand, ca un factor de perpetuare si de agravare.
Infectia semnifica prezenta locala a unor microorganisme, care se multiplica activ, invadeaza tesurile si genereaza un raspuns din partea organismului gazda.
Leziunea de natura infectioasa trebuie definita pe baza criteriilor clinice comune:
- prezenta semnelor si simptomelor de inflamatie:
- tumefierea;
- induratia;
- eritemul;
- caldura locala;
- secretiile purulente;
- durerea.
Ca extindere in profunzime, infectiile pot fi:
- superficiale (nu depasesc fascia, limitandu-se la tegument si tesutul subcutanat);
- profunde (cele care trec de fascie, interesand muschi, tendoane, articulatii si oase).
Infectiile profunde se distribuie pe compartimentele anatomice ale piciorului, iar prin cresterea presiunii intracompartimentale, pot genera sau agrava ischemia, realizand astfel un adevarat cerc vicios.
Se considera ca prezenta a mai mult de 100000 bacterii formatoare de colonii/g de tesut perturba procesul de vindecare.
Speciile microbiene cel mai des identificate in infectiile ulceratiilor picioarelor, la pacientii cu diabet zaharat sunt:
- stafilococul auriu (cel mai frecvent si probabil cel mai agresiv);
- streptococul beta-hemolitic;
- anaerobii ca Bacteroides si Peptostreptococi (mai ales in infectiile profunde, insotite de ischemie).
Intarzirea diagnosticului si tratamentului
Factorii de perpetuare si de agravare a ulceratiilor sunt:
- intarzierea cu care pacientul solicita consultul, chiar si in cazul unor ulceratii evidente (in primul rand din cauza absentei durerii);
- lipsa unei atitudini active, in cautarea si in depistarea factorilor de risc si a leziunilor, din partea medicului consultant.
PICIORUL DIABETIC – EXAMENUL CLINIC, EVALUAREA SI STADIALIZAREA RISCULUI PENTRU ULCERATII
Un examen clinic structurat al picioarelor trebuie sa faca parte din evaluarea initiala. In diabetul zaharat tip 2, acesta are loc chiar la momentul diagnosticului. In diabetul zaharat tip 1, la 5 ani dupa diagnostic.
Ulterior, examenul clinic al picioarelor trebuie efectuat o data pe an in ambele tipuri de diabet zaharat.
Este obligatoriu ca frecventa controlului sa fie mai mare (bianual, trimestrial si chiar lunar) pentru pacientii cu factori de risc identificati la consulturile anterioare.
PICIORUL DIABETIC – ANAMNEZA
Istoric personal
- ulceratii, amputatii;
- interventii de reconstructie vasculara;
- osteo-artropatie Charcot;
- fumat.
Simptome de neuropatie
- pozitive:
- parestezii;
- arsuri;
- intepaturi;
- dureri.
- negative:
- amorteli;
- senzatie de „deget mort”.
Simptome de ischemie periferica
- claudicatie intermitenta;
- durere de repaus;
- ulceratii nevindecate.
Alte complicatii ale diabetului zaharat
- renale (dializa, transplant);
- oculare (scaderea acuitatii vizuale).
EXAMEN OBIECTIV
Inspectia tegumentelor
- culoare, umiditate (transpiratii sau uscaciune), grosime;
- infectii (inclusiv infectii fungice interdigitale);
- ulceratii;
- calusuri (si hemoragii in calus), hiperkeratoze, vezicule;
- deformari si infectii (micotice) ale unghiilor.
Inspectia musculo-scheletala
- deformari (degete „in gheara” sau in „ciocan” haluce valg, picior hiperexcavat, cu capete metatarsiene proeminente);
- picior Charcot;
- amiotrofia muschilor interososi.
Examenul neurologic
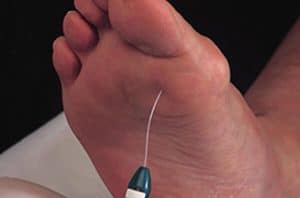
- testarea sensibilitatii protective cu monofilamentul de 10 g*, plus inca unul (oricare) dintre urmatoarele teste:
- testarea perceptiei vibratiilor cu diapazonul de 128 Hz**;
- testul intepaturii ***;
- reflexele osteo-tendinoase (achilian si rotulian);
- masurarea pragului de perceptie a vibratiilor, cu biotesiometrul.
Examenul vascular
- palparea pulsatiilor arterelor;
- masurarea indicelui de presiune (tensiune) glezna-brat (daca este necesar) ****
* Monofilamentele (Semmes-Weinstein) au devenit, datorita simplitatii metodei, validarii in mai multe studii si costului redus, metoda instrumentala de electie, folosita in screening-ul riscului pentru ulceratii ale picioarelor la pacientii cu DZ. Cel mai frecvent se folosesc monofilamentele de 10 g (greutatea ce trebuie aplicata pentru producerea curbarii filamentului). Neperceperea atingerii, timp de aproximativ o secunda, cand monofilamentul aplicat s-a curbat, poate fi interpretata ca pierderea sensibilitatii protective, in acea zona. Testarea in 4 puncte (pe fata plantara a halucelui si pe extremitatile distale ale metatarsienelor 1, 3 si 5) are o sensibilitate de 66-91% si o specificitate de 34-86%. Se considera ca patologica neperceperea atingerii in cel putin un punct din cele patru. Monofilamentul nu se aplica pe zone cu hiperkeratoze.
**Pragul de perceptie a vibratiilor se masoara cu diapazonul de 128 Hz, aplicat pe varful halucelui. Testul se considera anormal daca pacentul nu mai percepe vibratiile, insa examinatorul continua sa le perceapa (la unul dintre degetele mainii). Cu ajutorul diapazonului Rydel-Seiffer se poate efectua si o evaluare semicantitativa a pragului de perceptie a vibratiilor (in unitati conventionale).
***Testul intepaturii (pinprick) se executa cu instrumente de unica folosinta (de exemplu Neurotip), aplicate pe fata dorsala a halucelui, imediat sub unghie, cu o forta care sa produca doar deformarea tegumentului. Pacientului i se cere fie sa recunoasca senzatia de intepatura, fie sa distinga diferenta dintre capatul ascutit si cel bont al instrumentului.
****Masurarea indicelui de presiune glezna-brat se recomanda sa fie intreprinsa la orice pacient cu simptome de ischemie periferica sau la care se constata lipsa pulsului la una dintre arterele pedioasa sau tibiala posterioara. In acest scop se foloseste metoda Doppler, indicele reprezentand raportul dintre presiunea sistolica a arterelor gambei si presiunea sistolica brahiala. Variatiile intra si inter-observator pot fi diminuate daca presiunile sunt masurate cu aceeasi metoda. Presiunea la brat este apreciata bilateral, pentru calcul fiind utilizata valoarea cea mai mare. Valorile >0,9 se considera normale, la cele <0,8 este prezenta de obicei claudicatia, iar cand indicele este <0,4 sunt prezente durerea de repaus si necrozele tisulare (criteriul de diagnostic pentru ischemia cronica critica). O valoare a indicelui glezna-brat>1,3 trebuie sa sugereze o crestere falsa a presiunii sistolice, la nivelul gambei, din cauza mediocalcozei.
Se recomanda ca pacientii din categoria de risc 0 sa fie evaluati anual, cei din categoria 1 bianual, cei inclusi in categoria 2 trimestrial, iar cei din categoria 3, cu cel mai mare risc, la intervalul de 1-3 luni.
EVALUAREA SI CLASIFICAREA ULCERATIILOR
Consensul International asupra Piciorului Diabetic (2005) defineste ulceratia ca „o leziune in toata grosimea tegumentului, care intereseaza si dermul, situata sub nivelul gleznei, la un pacient cu diabet”.
Tratamentul corect al ulceratiilor constituie actul esential de profilaxie a amputatiilor.
Atitudinea activa este absolut necesara, din moment ce nu sunt rare cazurile in care leziunile evidente sunt neglijate de catre pacient, din cauza pierderii sensibilitatii.
Odata ulceratia constatata, este de o importanta majora recunoasterea contributiei fiecaruia dintre factorii majori de prognostic respectiv a:
- neuropatiei;
- ischemiei;
- infectiei.
Ulceratiile sunt clasificate in:
- ischemo-neuropate (predominant ischemice);
- neuropate.
In producerea ulceratiilor ischemo-neuropate:
- componenta ischemica este evidenta;
- influenteaza, in cea mai mare masura prognosticul, care, in mod obisnuit este mai sever decat la cele neuropate.
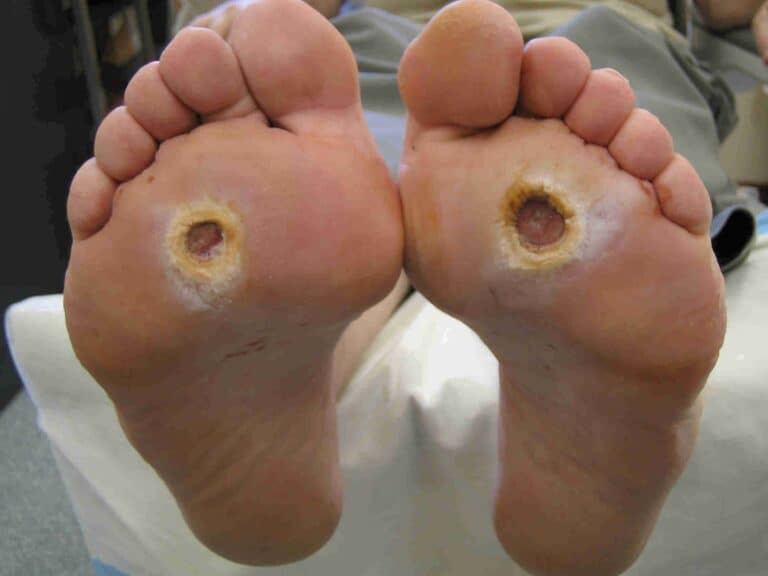
Aspectul ulceratiilor difera, in functie de tipul lor:
- ulceratiile ischemo-neuropate sunt mai mici, dureroase (intensitatea durerii depinde de gradul neuropatiei coexistente), cu margini regulate, situate pe haluce, pe suprafetele laterale ale piciorului sau pe calcai;
- ulceratiile neuropate sunt localizate, tipic, pe planta, la nivelul zonelor de presiune anormala, prognosticul fiind, in general, mai favorabil, in comparatie cu cele dintai.
Una dintre cele mai folosite clasificari ale ulceratiilor este clasificarea Wagner-Meggit (1987) in 6 grade (0-5);
- gradul 0:
- piele intacta, fara leziuni de continuitate;
- cu posibile stigmate, preulcerative sau postulcerative;
- pot exista factori de risc: calusuri si deformari ale piciorului (inclusiv osteoartropatie Charcot).
- gradul 1:
- ulcere superficiale.
- gradul 2:
- ulcerul patrunde pana la nivelul tendoanelor, oaselor sau articulatiilor;
- include, practic, toate ulcerele mai profunde decat cele de gradul 1.
- gradul 3:
- ulcere profunde cu osteomielita, pioartroze, abcese plantare, infectii ale tendoanelor si tecilor acestora.
- gradul 4:
- prezenta gangrenei (necrozei), localizate la degete sau la planta, cu eventuala celulita adiacenta;
- semnifica ischemie severa si infectie grava.
- gradul 5:
- gangrena intereseaza tot piciorul, astfel incat procedurile locale nu mai sunt operante, fiind necesara o amputatie mai inalta.
Avantajul acestei clasificari este simplitatea, dar i se reproseaza imprecizia. Incadrarea in gradul 0, fara solutii de continuitate a tegumentului, poate sa insemne insa calusuri exuberante, vezicule sau chiar ischemie critica;
Pe de alta parte, o leziune de gradul 3 poate sa insemne fie o osteomielita, la un picior bine perfuzat, cu un risc scazut de amputatie, fie o celulita supurativa, la un picior ischemic, la care amputatia este foarte probabila.
Cea mai recenta clasificare a ulceratiilor picioarelor, la pacientii cu diabet zaharat, care are avantajul de a fi fost validata, din punct de vedere al riscului pentru amputatii si care ia in considerare, pe langa profunzimea leziunii si factorii agravanti recunoscuti, respectiv, infectia si ischemia periferica, este cea propusa de grupul de cercetatori de la Texas University (TU) 1998.
EVALUAREA INFECTIEI
In orice leziune tegumentara, diagnosticul infectiei este, in primul rand clinic, nu microbiologic.
Prezenta:
- semnelor sistemice de infectie (febra, stare generala influentata negativ);
- a secretiei purulente;
- sau a cel putin doua semne locale de inflamatie (roseata, caldura, tumefiere, durere);
constituie criterii suficiente pentru a sustine infectarea unei ulceratii.
Trebuie avut in vedere, insa, ca atat ischemia (in primul rand), cat si neuropatia diabetica pot sa atenueze intensitatea acestor semne.
Evaluarea severitatii infectiei se stabileste, de asemenea, pe criterii clinice:
- gradul 1:
- fara semne si simptome de infectie (locale si generale).
- gradul 2:
- semnifica infectii ale tegumentului si tesutului subcutanat.
- necesita prezenta a cel putin doua dintre urmatoarele semne:
- tumefiere locala;
- eritem <2 cm;
- durere;
- caldura locala;
- secretie purulenta;
- in absenta altor cauze de inflamatie locala (picior Charcot, tromboze, traumatisme, facturi).
- gradul 3:
- consta in interesarea structurilor profunde (abces, osteomielita, artrita, fasceita necrozanta);
- se manifesta prin eritem >2cm si cel putin unul din urmatoarele elemente:
- edem;
- durere;
- caldura;
- secretie purulenta;
- fara semne sistemice.
- gradul 4:
- orice infectie cu manifestari sistemice, ce prezinta cel putin 2 dintre:
- temperatura peste 38 grade C;
- puls peste 90/minut;
- frecventa respiratorie peste 20/minut;
- PaCO2 sub 12 mmHg;
- leucocite peste 12.000 mm3 sau sub 4000 mm3.
- orice infectie cu manifestari sistemice, ce prezinta cel putin 2 dintre:
In general, infectiile acute, la pacienti netratati anterior cu antibiotice sunt produse de gram-pozitivi.
Infectiile profunde sau recent tratate cu antibiotice, la pacientii ce prezinta si alte comorbiditati, sunt de obicei polimicrobiene, implicand si bacterii gram negative si anaerobe.
Recoltarea pe tampon poate da rezultate derutante si se va face numai dupa debridarea si toaleta ulceratiei.
Mult mai utile sunt materialele recoltate prin chiuretarea bazei ulceratiei sau prin aspiratie cu seringa.
Osteomielita se produce aproape intotdeauna prin contiguitate si din acest motiv manevra de diagnostic cea mai la indemana si cu o buna valoare predictiva este explorarea ulceratiei, folosind un instrument bont (probing to bone): daca acesta ajunge pana la planul osos, osteomielita este foarte probabila.
PRINCIPII DE PROFILAXIE SI TRATAMENT
Componentele majore ale strategiei de prevenire a ulceratiilor sunt:
- optimizarea continua a controlului glicemic;
- tratamentul factorilor de risc vasculari (HTA, dislipidemie, obezitate, stare protrombotica);
- educatie terapeutica specifica, necesara ingrijirii picioarelor, incaltaminte adecvata. Recomandarile terapeutice se individualizeaza, in functie de categoria de risc pentru ulceratii;
- educatia profilactica a pacientilor cu diabet zaharat, pentru ingrijirea picioarelor, se incepe la descoperirea bolii si se repeta anual sau mai frecvent, in functie de categoria de risc, ea cuprinde cel putin urmatoarele mesaje:
- „cu cat mai mult inveti despre piciorul tau, cu atat mai mult vei fi pregatit sa nu ai probleme in viitor”;
- „controlul anual sau mai frecvent, al picioarelor, de catre medicul specialist, sa faca parte din programul de ingrijire al diabetului tau”;
- „trebuie sa inveti sa-ti examinezi si sa-ti ingrijesti zilnic picioarele”.
La pacientii cu sensibilitate protectiva abolita, educatia profilactica se va concentra pe deprinderea tehnicilor de autoingrijire:
- inspectia zilnica a picioarelor (folosind oglinda sau daca este necesar, cu ajutorul unui membru din familie);
- controlul atent (utilizand cotul) al temperaturii apei de spalat pe picioare;
- avand in vedere ca cele mai frecvente cauze ale leziunilor sunt pantofii nepotriviti, taierea incorecta a unghiilor, arsurile si mersul prelungit sau alergarea, educatia trebuie sa contina solutii pentru evitarea acestora.
- tratamentul ulceratiilor constituite continua sa fie relativ putin standardizat, mai ales din cauza complexitatii leziunilor (de la ulceratiile superficiale, neinfectate si pur neuropate, unele dintre ele „simple” excoriatii sau „rosaturi de pantof”, pana la distructiile tisulare extensive, interesand aproape tot piciorul si chiar gamba cu septicemie si ischemie critica).
Standardizarea exacta mai lipseste si din cauza „abundentei” de substante cu diferite actiuni, aplicabile local (antiseptice, antibiotice, epitelizante, protectoare etc) cu efecte adesea discutabile.
Masuri generale folosite:
- debridarea (chirurgicala, chimica sau enzimatica);
- descarcarea de presiune (off-loading) a leziunilor;
- sterilizarea (tratamentul infectiei) si prevenirea suprainfectarii (cu antiseptice si pansamente);
- stimularea reparatiei tisulare.
DEBRIDAREA
Consta in indepartarea sistematica a tesuturilor necrozate, neviabile, se poate face mecanic, chimic, enzimatic sau biologic (cu ajutorul larvelor).
 Debridarea mecanica, chirurgicala, este cea mai la indemana si cea mai eficienta si este obligatorie, daca sunt prezente infectia si hiperkeratoza perilezionala.
Debridarea mecanica, chirurgicala, este cea mai la indemana si cea mai eficienta si este obligatorie, daca sunt prezente infectia si hiperkeratoza perilezionala.
Debridarea trebuie sa fie agresiva pana la tesuturile viabile, dar nu pana la os. Singura contraindicatie pentru o debridare agresiva este ischemia periferica severa.
Spalarea repetata a ulceratiilor cu ser fiziologic in jet s-a dovedit o manopera foarte eficienta.
Studiile efectuate pana in prezent nu au demonstrat o superioritate evidenta a pansamentelor speciale (alginati, spume, hidrogeluri, hidrocoloizi) fata de clasicul pansament cu tifon.
Regularitatea cu care se fac debridarea si pansamentele este mai importanta decat tipul acestora. Un pansament ideal trebuie:
- sa mentina un mediu umed;
- sa favorizeze vindecarea leziunii;
- sa ofere izolare termica;
- sa realizeze protectie mecanica;
- sa fie sigur, non-toxic, hipoalergenic;
- sa nu aiba particule contaminante;
- sa nu adere de leziune;
- sa permita schimbarea netraumatica si nedureroasa;
- sa absoarba exsudatul;
- sa permita inspectia plagii;
- sa permita schimburile gazoase;
- sa poata fi adaptat la orice dimensiuni ale leziunii;
- sa fie impermeabil pentru microorganisme;
- sa fie acceptabil pentru pacient;
- sa fie usor de manipulat;
- sa aiba un raport cost/eficienta optim.
Frecventa recomandata a schimbarii pansamentului trebuie sa fie minima.
Aplicatiile locale de derm uman de cultura (Dermograft – factor de crestere derivat din trombocite, Becaplermin – factor de crestere a fibroblastelor, terapia genetica cu celule stem pluripotente s.a.) si oxigenoterapia hiperbarica sunt interventii inca in curs de evaluare.
Terapia plagilor cu ajutorul larvelor are o vechime de peste 70 de ani.
In anii ’30 terapia cu larve a plagilor tesuturilor moi era folosita in sute de spitale din toata lumea.
Larvele folosite in medicina au in secretiile digestive enzime proteolitice care dizolva, in mod selectiv, tesuturile necrotice si poseda efecte antibiotice si de stimulare a granulatiei.
Odata cu introducerea antibioticelor, terapia cu larve nu a mai fost folosita decat pentru situatii extreme.
In studii comparative, s-a constatat ca durata vindecarii a fost mai scurta la grupul tratat cu larve, chiar daca diferenta nu a atins semnificatia statistica, insa rata de reducere a suprafetei ulceratiilor, la opt saptamani, a fost semnificativ mai mare la pacientii tratati cu larve.
DESCARCAREA DE PRESIUNE
Reprezinta evitarea oricarui stres mecanic asupra piciorului cu ulceratie si are un rol decisiv in procesul de vindecare.
Se poate realiza fie prin repaus prelungit la pat (greu de suportat de catre pacienti), fie prin contentia rigida a piciorului („total contact casting” = TCC), in cizme de ghips sau alte materiale, care protejeaza zonele de presiune, permitand mentinerea mobilitatii.
TCC a devenit o metoda de referinta in tratamentul ulceratiilor, dar presupune profesionisti bine antrenati, pregatiti sa schimbe ghipsul ori de cate ori este necesar.
Exista si dispozitive de contentie detasabile, insa studii sistematice au demonstrat ca acestea sunt mai putin eficiente (chiar daca sunt mai comode pentru pacient).
TCC este contraindicat la pacientii cu ulceratii infectate, pana la remisia infectiei.
PRINCIPIILE TRATAMENTULUI ANTIBIOTIC IN INFECTIILE PICIORULUI DIABETIC
Folosirea unor antibiotice cu spectru larg, initial, cu o indicatie bazata pe criterii clinice si apoi ingustarea spectrului, in functie de rezultatul examenului bacteriologic, este o abordare rationala.
In ceea ce priveste momentul initierii antibioterapiei, semnele clinice de infectie sunt considerate criterii suficiente.
 Identificarea cu orice pret a germenilor responsabili nu justifica intarzierea administrarii antibioticului.
Identificarea cu orice pret a germenilor responsabili nu justifica intarzierea administrarii antibioticului.
Colonizarea bacteriana a ulceratiilor este universala, motiv pentru care recoltarea pe tampon de vata va identifica intotdeauna un germene sau altul.
In cazul unor infectii usoare si chiar medii (fara manifestari sistemice), tratamentul se poate face in ambulator.
Practic, toate infectiile profunde sunt polimicrobiene, iar tratamentele antibiotice anterioare, recente, selecteaza germenii gram negativi si anaerobi (flora colonica).
Germenii gram pozitivi sunt cauza cea mai frecventa a infectiilor superficiale, la pacienti fara tratamente antibiotice recente si cu o perfuzie sanguina periferica suficienta.
Nu trebuie uitat insa ca tot mai multe infectii au drept cauza MRSA.
Particularitati de abordare a infectiilor in functie de severitatea lor:
Infectii usoare si moderate:
- de cele mai multe ori, coci gram pozitivi;
- tratament ambulator (internare scurta);
- tratament oral, monoterapie;
- optiuni:
- amoxicilina/acid clavulanic;
- cefalexin;
- clindamicina;
- eritromicina, fluorochinolone;
- durata tratamentului 7-14 zile;
- reevaluare la 72 de ore.
Infectiile amenintatoare pentru picior:
- de cele mai multe ori polimicrobiene;
- internare;
- tratament parenteral (i.v.) initiat pe criterii clinice;
- optiuni:
- ampicilina/sulbactam;
- clindamicina + fluorochinolone;
- vancomicina + metronidazol + aminoglicozide;
- imipenem.
Amputatia
- ramane, in continuare, o abordare terapeutica necesara cand:
- infectia nu poate fi controlata si devine amenintatoare pentru viata pacientului;
- durerea produsa de ischemia periferica devine invalidanta si reconstructia vasculara nu este posibila;
- durata de evolutie a unei ulceratii si impactul ei asupra calitatii vietii pacientului sunt mai neplacute pentru acesta, decat o amputatie minora, care ii reda o mobilitate satisfacatoare.
- in privinta nivelului amputatiei, acesta se stabileste (adesea provizoriu) inainte de interventie, insa chirurgul il poate modifica in decursul ei, in functie de mai multe elemente, intre care un loc central il ocupa gradul ischemiei (daca pacientul sangereaza suficient sau nu, la locul inciziei);
- amputatiile cele mai limitate sunt cele mai utile, cele ce pastreaza cat mai mult din picior;
- acestea sunt:
- amputatiile de deget/e;
- amputatiile transmetatarsiene (dezarticulatiile nu sunt de dorit, din cauza riscului de infectie si de intarziere a vindecarii), prin care se indeparteaza si punctele de presiune anormale (capatul distal al metatarsienelor);
- amputatia de gamba.
- principiul general este pastrarea, daca este posibil, a calcaiului (chiar daca acesta va deveni un punct de presiune exclusiv) si a articulatiei gleznei;
- aceste doua regiuni anatomice usurand mersul si confectionarea unei proteze mai functionale.